Mi hanno diagnosticato una paradontite ad un livello intermedio
Scritto da TIZIANA / Pubblicato il
Buon pomeriggio..ho recentemente effettuato delle visite da due dentisti diversi per valutare la mia situazione paradontale. Entrambi i professionisti mi hanno diagnosticato una paradontite ad un livello intermedio avendo ancora i denti ben saldi salvo 3 davanti in basso con mobilità tra 1 e 2....Mi propongono due metodologie di cura diverse..uno propone una terapia meno invasiva con il laser, analisi microbiologiche e del DNA, l'altro mi propone prima delle sedute di igiene orale a seguito delle quali andrà rivalutata la situazione, creata una cartella paradontale con eventuale curratage. Non essendo esperta in materia vorrei avere dei consigli. Ringrazio anticipatamente per la cortese risposta
Pubblicato il 14-04-2015
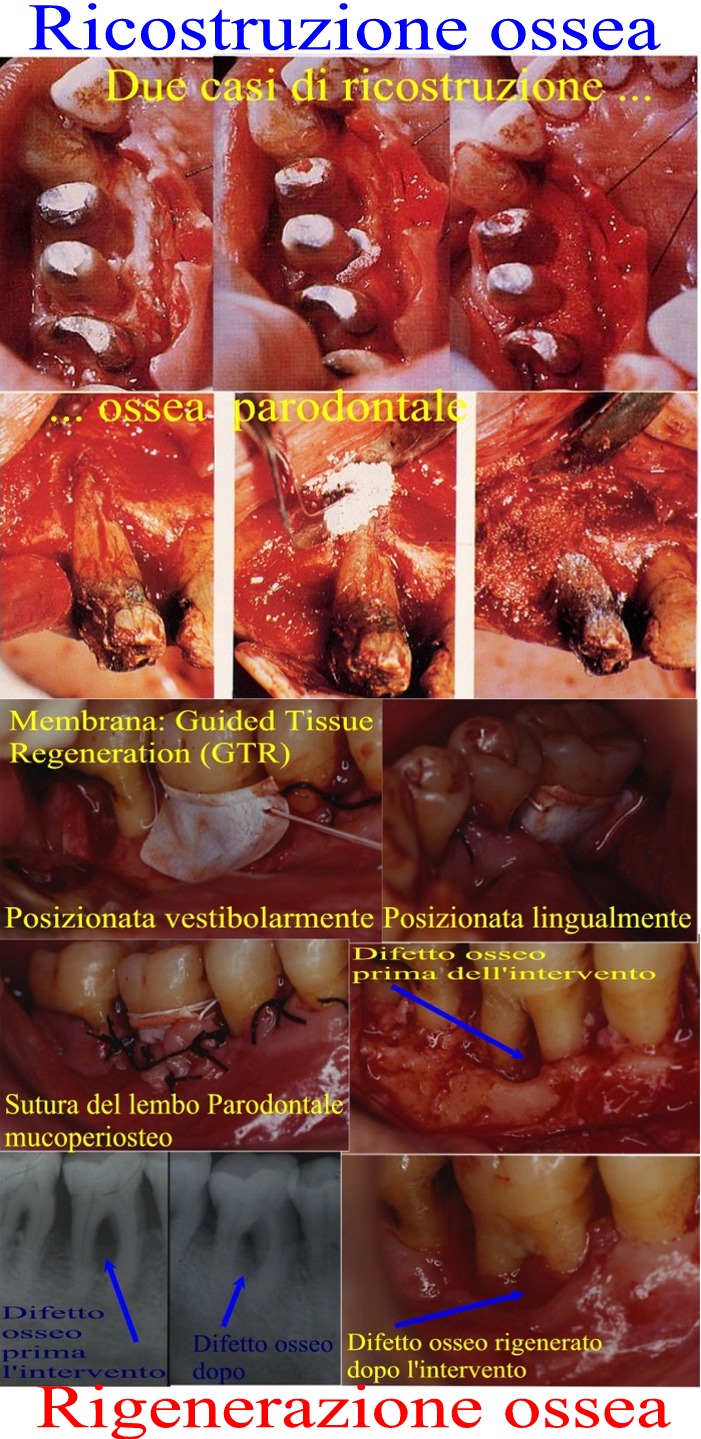
Cara Signora Tiziana, buongiorno. Ci risiamo! Anzitutto il prelievo del liquor clavicolare del solco gengivale ha una importanza solo di "ricerca" clinica per fare pubblicazioni, perché i batteri presenti li si conoscono già e non esistono Parodontiti con etiologia batteriche specifiche che le differenzino le une dalle altre, tranne la Parodontite Giovanile! Nel sesso femminile, infatti, e solo femminile, esiste l'unica Parodontite geneticamente trasmissibile ossia la Parodontite Giovanile (molto rara e con caretteristiche particolari che un Parodontologo conosce bene) che può iniziare a manifestarsi intorno ai 13/14 anni di età scheletrica (non sempre l'età scheletrica coincide con quella anagrafica, per inciso). Nel Sesso Maschile no! Altra Eccezione è la Gengivite ulcerosa acuta necrotizzante (ANUG) che può essere correlata o addirittura identificata, da alcuni studiosi con la Gengivite di Vincent, dovuta al bacillo di Vincent, ma anche altri microorganismi intervengono nella patogenesi: fusiformi, spirochete. La malattia colpisce prevalentemente soggetti tra 20 e 35 anni. E' caratterizzata dalla formazione di membrane che ricoprono ulcere di necrosi cellulare (morte delle cellule) che può estendersi anche in profondità colpendo l'osso e il parodonto. Questa evoluzione si chiama Parodontite ulcero necrotica, molto distruttiva nei confronti del parodonto profondo (gengiva osso ligamento parodontale cemento radicolare). Le lesioni ulcerose son dolorose e veloci nel loro svilupparsi. Sono anarchiche nel colpire le varie zone della bocca.Le più colpite in genere sono le papille, l'osso sottostante interprossimale e le stazioni linfatiche corrispondenti. Possono esserci sintomi generali quali febbre e malessere generale simil influenzale. E' importante sapere che si può associare a malattie sistemiche di vario tipo, per cui è necessaria una accurata Anamnesi Sistemica oltre che Locale. Non bisogna mai estrapolare la bocca dall'intero Organismo, ma bisogna valutarla Clinicamente nel Contesto di tutto l'Organismo Sistemico in cui è inserita! Ecco in queste Parodontiti Descritte può essere utile l'esame mocrobiologico ma sono talmente "particolari e con caratteristiche peculiari che un Parodontologo fa Diagnosi Clinicamente e solo dopo può essere utile accertare microbiologicamente la presenza di Batteri particolari! Nelle altre Parodontiti, assolutamente salvo , appunto, voer fare per se stessi un lavoro di ricerca per Pubblicazioni, Congressi, Lezioni Universitarie. Troverei però scorretto sottoporre il Paziente a simili analisi e relativi costi, solo per il proprio "tornaconto" sia pur "intellettuale! Poi, sul Laser mi devo ripetere ulteriormente per l'ennesima volta. Vediamo di affrontare una volta per tutte questa "annoso problema con divergenze di vedute, cercando di esaminare il tutto nel modo più serio e scientifico possibile e comprensibile a Lei, non addetto "ai lavori"! Dipende dal risultato che si vuole ottenere che a sua volta dipende dalla Situazione Clinica Presente. Il Laser può avere diverse lunghezze d'onda e questo costituisce un primo limite ad un confronto scientifico del loro utilizzo. Cerco di spiegarmi meglio: il Laser Er:YAG 2940 nm, ossia che usa una Lunghezza d'onda di 2940 nm (nanometri) che significa essere già nell' infrarosso, ( il borderline con la lunghezza della luce visibile è intorno ai 700 nm, anche se "la luce visibile", in teoria, può arrivare anche a 1050 nm, in via sperimentale almeno) può rimuovere tartaro e placca batterica ma non tessuti molli e duri perché è molto sensibile all'acqua ma anche a qualsiasi altro liquido presente e quindi non può avere un uso chirurgico come per esempio il Laser Nd:YAG, ossia a lunghezza d'onda di 1064 nm che, invece, può rimuovere anche tessuto epiteliale interno della tasca parodontale e il tessuto di granulazione. Preciso che Er significa Erbio e Nd significa Neodimio. Preciso inoltre che il Laser Nd:YAG oltre che a 1064 nm può funzionare anche ad altre lunghezze d'onda tra 940 nm e 1440 e può funzionare oltre che in onda continua che ad impulsi. Preciso inoltre che YAG è l'acronimo che indica la presenza di un cristallo di ittrio e alluminio a struttura reticolare, in cui il Neodmio sostituisce parzialmente la struttura cristallina del dell' Ittrio determinandone in parole povere il "funzionamento"! Si evince quindi che il Laser Nd:YAG, come detto, può rimuovere il tessuto di granulazione presente nella tasca parodontale e quindi i batteri in esso contenuti e di conseguenza abbattere la carica batterica presente, fino al 99,8 % e "sterilizzare", anche se è un termine improprio tanto che l'ho virgolettato, la tasca parodontale stessa. Può anche rimuovere l'epitelio interno della tasca e stimolare le cellule del cemento a ricevere la griglia di molecole di acido ialuronico, prima impalcatura dell'attacco epiteliale e connettivale vero e proprio. Può quindi guarire, in teoria, una tasca parodontale non superiore ai 5 mm! Preciso 5 mm perché oltre la tasca raggiunge la cresta ossea a 6 mm e la supera a 7 per arrivare a "distruggere" tutto l'osso a 14 mm che è la lunghezza media delle radici del dente e quindi della profondità dell'osso utile a contenerle e mantenerle in salute, tranne che sui canini dove si può arrivare a 30 mm! Il problema è che le cellule del cemento radicolare non vanno solo "eccitate e stimolate" come avviene con il Laser suddetto ma devono essere meccanicamente rimosse le cellule necrotiche del cemento. Non solo ma si deve considerare che il Laser nelle tasce suddette può in pratica eliminare i microbi ma la Parodontite non ha come etiopatogenesi solo i batteri ma "scaturisce" , diciamo cosi' per semplificare, dall'interazione dei batteri con il sistema immunitario locale e generale, in particlare i linfociti T. Chi usa il Laser dimentica questo, e dimentica anche la necrosi delle cellule cementizie che vanno eliminate e che in termini Medico-Odontoiatrici-Parodontali, si chiama Root Planing che nello slang americano, significa "piallaggio radicolare" ad indicare proprio lo "sfregamento meccanico della curetta sulla radice per asportare le cellule necrotiche. Il Root Planing è parte integrante del Curettage e Scaling e se la "Luce" può in teoria attuare un Curettage e Scaling, non può invece attuare un Root Planing, essenziale nel Curettage e Scaling Parodontale. Se poi la tasca Parodontale fosse superiore ai 6 mm, tra sei e quattordici, significherebbe che qui ci troveremmo in presenza di difetti ossei a più parei complesse che possono essere trattati solo con la Chirurgia ossea Ricostruttiva o Rigenerativa a seconda che si "riempiano" con osso di qualsiasi tipo, dall'artificiale all'autogeno, all'omologo , all'eterologo o all'uso di membrane che stimolino la Rigenerazione Parodontale Profonda che significa riavere il cosiddetto tanto ricercato New - Attachment degli Statunitensi, ossia la formazione di nuovo attaccco epiteliale corto (e non lungo come col laser) e qui si innescherebbe una discussione scientifico-Culturale enorme che pochi sarebbero in grado di comprendere anche tra i Dentisti stessi ed addirittura tra i Parodontologi, si figuri un po' :), e continuo col discorso interrotto da questa considerazione, nuovo Ligamento Parodontale, nuovo Osso e nuovo connettivo con fibre connettivali che si intersecano con quelle epiteliali per donare la struttura sana alla gengiva Aderente. L'aspetto oggettivo della gengiva sana ha un aspetto a buccia d'arancio. L'aspetto a buccia d'arancio che ha la gengiva sana è dovuto alla compenetrazione bilaterale dell'epitelio (dall'esterno all'interno) con il connettivo (dall'interno all'esterno). Le zone elevate corrispondono a proiezioni connettivali, e zone depresse a proiezioni epiteliali. Poiché in una gengivite sono proprio le fibre connettivali a "soffrire" e quindi a "rompersi", si ha la perdita dell'aspetto descritto e si forma un aspetto lucido che è il primo sintomo di gengivite. Ovviamente questo danno connettivale provoca sanguinamento. Un altro concetto essenziale è che non possiamo più considerare il dente e la sua patologia "da solo", il parodonto e la sua patologia "da solo", ma dobbiamo abituarci a considerare il complesso dente-tessuto come un unico organo: parliamo infatti di "unita dentale" che è un organo formato dai denti e dai loro tessuti di sostegno molli e duri . Come abbiamo visto, quindi, c’è una strettissima relazione di forma ed armonia tra Denti, Gengive, Linea di Giunzione Mucogengivale ed osso sottostante. Tutti questi organi devono essere in equilibrio tra di loro per avere quello che gli "Statunitensi" chiamano "Natural smile", "Sorriso naturale", che è dovuto ad una proporzione tra "pink aesthetics" and "white aesthetics", ossia tra l’estetica rosa (dovuta alle gengive) e l’estetica bianca (dovuta ai denti). Se la proporzione tra queste due componenti viene meno e si ha il prevalere, rispettivamente, dell’una (Gummy smile, ossia Sorriso Gengivale), come nelle ipertrofie gengivali o dell’altra (White smile, ossia sorriso bianco) per eccesso della componente dentale come avviene per esempio nelle recessioni gengivali e nella Parodontiti, ma anche in inestetismi che hanno cause nelle Disgnazie e nelle patologie Gnatologiche. Tutto questo non lo si ottiene col Laser!!! Lo si ottiene con la Chirurgia tradizionale, a mano, col vecchio buon Bisturi!!! Il Curettage e Scaling poi deve essere attuato, a mio personale parere, con strumenti a mano che lascino integra la sensibilità tattile di chi "opera"! Approfondiamo l'argomento. Tralasciando i tecnicismi sui vari tipi di Laser, che a Lei, con tutto il rispetto non interessano e non potrebbe comprendere, ovviamente, non essendo tra l'altro questa la sede per fare didattica specialistica, anche se in pratica l’ho voluta fare all’inizio, qui sopra, proprio per cercare di spiegare una volta per tutte l’essenza del problema e degli “inganni intellettuali che si verificano parlando di Laser in Chirurgia Parodontale”, il laser in parole povere può avere la sola "per me falsa utilità" di sterilizzare le tasche parodontali. Ma le tasche parodontali non vanno solo "sterilizzate" ossia non bisogna solo abbatterne la carica batterica, cosa che si ottiene tranquillamente con il Curettage e Scaling e il Root Planing preceduto da Igiene Orale Professionale. Ma esse vanno soprattutto curate, ossia bisogna riottenere il riattacco gengivale al dente con la loro chiusura e la formazione di un attacco epiteliale corto ed eliminazione dei difetto ossei di cui le tasche parodontali sono espressione, difetto che si curano con la chirurgia ossea ricostruttiva o rigenerativa o resettiva o conservativa a seconda della situazione clinica e del tipo di Parodontite in atto e non certamente col Laser! Quindi perché le sia Chiaro il Laser in Chirurgia Partodontale non serve assolutamente a niente. Sentirà tante opinioni da parte di chi ha il Laser! Ovvio che chi lo ha debba difenderne l'uso se no non lo utilizzerebbe ed andrebbe in perdita! Il Laser in Parodontologia è solo un "richiamo per le allodole"! E’ vero, sostituisce apparentemente il Curettage e Scaling manuale ma solo nelle tasche non superiori ai 5 mm. Poi che il Laser abbia tanti altri usi in Odontoiatria, utili e che semplifichino la terapia stessa, come per esempio frenulectomie linguale ed altro, è un altro discorso, restando il fatto, che il Laser non sia indispensabile e non faccia nessuna terapia che non si possa fare con le terapie tradizionali! Quindi per me non serve! Non a caso ho parlato del limite di 5 mm perché tutto questo discorso riapre una vecchia “diatrìba” tra coloro che ritengono di dover attuare una terapia chirurgica in tasche di 5 mm e coloro che invece ritengono che non debba essere attuata nessuna terapia chirurgica, sempre in tasche di 5 mm! Il punto è che, in parole semplici e povere, qualsiasi cosa si faccia in tasche parodontali fino a 5 mm di profondità, porta alla loro guarigione. Anzi, addirittura la Chirurgia sarebbe dannosa. Basta ed avanza l’Igiene Orale Professionale ed il Curettage e Scaling a mano o col Laser che sia! Ma, In Parodontologia sfido chiunque a dire che si possa curare un difetto osseo col laser, quale che sia la terapia chirurgica ossea! Tra l'altro, è ESSENZIALE, che io, operatore chirurgo, abbia una visione tridimensionale mentale da comparare al sondaggio parodontale che solo la sensazione tattile della curetta nella tasca contro i tessuti molli, duri del cemento e duri dell’osso, può dare. Questo è essenziale per arrivare ad una corretta Diagnosi ed emettere una altrettanto corretta Prognosi. Insomma devo poter mantenere viva ed in allerta tutta la mia "Capacità di Clinico Medico e Parodontologo".un Parodontologo con Laser e microscopio, non è un Parodontologo!Tra l'altro L'approccio alla Parodontite deve essere da Parodontologo vero e la Parodontite, stia tranquilla, in mani abili è curabilissima senza problemi. Per favorirle la comprensione di un argomento così astruso le faccio la stessa spiegazione che faccio ai miei pazienti durante il colloquio informativo alla fine della prima Visita Parodontale: Immagini un dente in sezione longitudinale (e alzo la mano sin. di taglio verticale davanti a me), la gengiva ( e alzo la mia mano dx in orizzontale vicino e perpendicolare alla mano sin.), si attacca al dente mandando le fibre connettivali ed epiteliali dentro di esso, al colletto, nel punto di passaggio tra radice e corona, ossia la parte del dente che emerge dalla gengiva (e spingo la mano dx a intrecciare le dita con la mano sin.). In questo modo la Gengiva protegge l'osso che sta sotto intorno al dente e chiude, una porta che impedisce ai microbi di entrare in profondità. La funzione della gengiva è questa, di costituire un sigillo invalicabile dai microbi!. Quando queste fibre, per un motivo qualsiasi, ad esempio la Gengivite prima e poi la Parodontite, si dovessero rompere, esse si staccano dal dente, si apre quella porta e i microbi entrano ed incominciano a distruggere il Parodonto, ossia il tessuto che sta intorno al dente, Gengiva, Cemento della radice, Legamento Parodontale che lega il dente all'osso e l'Osso stesso: è iniziata una Parodontite. (Conosciuta col termine volgare di "Piorrea" dal greco (puòn) marcio, pus - (roé) scolo, quindi scolo di pus. Scolo di pus, perché nei momenti conclamati o terminali della malattia si hanno numerosi ascessi! La distruzione di questi tessuti porta alla formazione di una tasca (ed infilo la mano dx nel taschino sin. del mio camice) spiegando "questa è una tasca, prima era cucita ora è aperta. Questa tasca si chiama "Tasca Parodontale". In pratica è come se fosse una ferita e come ogni ferita tenta di guarire facendo "granuleggiare" un tessuto che appunto si chiama di Granulazione, che cerca di chiudere questa ferita, ma non lo può fare per vari motivi che non sto a spiegare. La caratteristica di tutte le Parodontiti è quella di avere periodi di inattività che si alternano con altri di attività. Questo avviene in modo del tutto "anarchico". Ossia la malattia può essere attiva o non attiva, in tutta la bocca, in parte di essa o addirittura sullo stesso dente in un punto sì e nel punto vicino no! È importante sapere che esistono vari tipi di Parodontiti, ma comune denominatore è quanto ho spiegato sopra. Nei punti in cui la malattia è attiva, il tessuto di granulazione e edematoso, imbibito di liquidi, molliccio e il sondino parodontale che ho usato prima durante la visita è portato a penetrare di più, proprio perché non incontra resistenza e leggo una misura più profonda di quanto potrebbe essere in realtà!. Se la malattia invece è ferma da qualche tempo, bastano 3 settimane il tempo di guarigione in genere delle ferite, il tessuto di granulazione è diventato una specie di cicatrice, come avviene in tutte le ferite ed è fibroso, duro, compatto, il sondino parodontale è impedito nella penetrazione e leggo una misura meno profonda di quanto potrebbe essere in realtà! Ora è intuibile per Lei, quello che devo fare: rimuovere questo tessuto! Questo lo si fa col Curettage e Scaling, in anestesia per contatto (basta uno Spray di anestetico), a cielo coperto, sotto protezione antibiotica perché si mettono in moto milioni e milioni di microbi! Il Curettage e Scaling è preceduto dalla Ablazione del Tartaro con gli ultrasuoni, dalla lucidatura dei denti. Si fa tutto in una seduta . molti preferiscono in più sedute. Io preferisco una sola seduta, lunga anche un paio d'ore o poco più, ma il tessuto infetto viene portato via in una sola volta, non rischia così la reinfezione delle tasche, se passa troppo tempo dalla prima all'ultima. Questo sotto copertura Antibiotica. Tenga presente che un Curettage fatto bene abbassa la carica batterica del 95-98 % !!! Questo è salutare non solo per la bocca (pensi che se ci troviamo in presenza di una Gengivite Marginale o di una Gengivite più profonda di transizione in Parodontite con tasche non superiori ai 5 mm, può bastare il Curettage e Scaling, magari ripetuto più volte, per "guarire" ma anche per l'organismo intero perché mette a riparo dalle malattie focali a distanza di organi importanti che hanno il loro Fucus di partenza "in cavità dell'organismo comunicanti con l'esterno", in questo caso le Tasche Parodontali! Ora è comprensibile perché, una volta rimosso questo tessuto, a di stanza di qualche giorno, debba riprendere le misure delle tasche parodontali: il secondo sondaggio farà leggere delle misure reali o almeno che si avvicinano alla realtà, avendo rimosso quel tessuto che ne falsava la misurazione! In quella sede che chiameremo Seconda Visita Parodontale, dopo questa preparazione iniziale, prenderò visione degli altri dati diagnostici raccolti in questa parte chiamata di Preparazione Iniziale Parodontale, ossia le Rx indorali, i modelli di studio che avrò rilevato con delle impronte e montato su un articolatore che riproduce i movimenti della sua bocca! Così potrò studiare le gengive, i rapporti dei denti tra di loro, anche per decidere un eventuale molaggio selettivo per togliere i precontatti." clicchi sul mio nome in questa risposta ed entri nella mia pagina di INFORMAZIONI GENERALI, qui clicchi su PUBBLICAZIONI e si aprirà la finestra con da sin a dx ARTICOLI, CASI CLINICI e VIDEO e cerchi i seguenti titoli sotto Articoli: VISITA PARODONTALE da questa lettura sulla visita Parodontale capirà se chi ha fatto gli interventi è un Parodontologo o un Dentista che si occupa di Parodontologia (cosa molto diversa) quindi è importante che lei la legga Mio Sito web, poi sempre sotto gli ARTICOLI, La 'tasca parodontale, questa sconosciuta!' poi TRA I MIEI CASI CLINICI, i seguenti sotto Casi Clinici (guardi che continuano aprendo "TUTTI I CASI CLINICI", in fondo in basso, sono 4 pagine): a Pag 1, LA RIGENERAZIONE PARODONTALE GUIDATA CON MEMBRANA AMNIOTICA E COLLA DI FIBRINA (TECNICA PERSONALE) 1°PARTE - Considerazioni Istologiche e Sperimentali e le altre tre parti a Pag 2 Dalla parodontologia alla protesi, attraverso tutta l'odontoiatria e poi Riabilitazione Orale Parodontale e Protesica Completa, in un Caso Complesso di Compromissione Grave Parodontale ossea, conservativa, endodontica, protesica in presenza di insufficienza di gengiva aderente, POI La 'tasca parodontale.... questa sconosciuta. Le lascio un poster con foto di Tasche parodontali e difetti ossei complessi a più pareti per Parodontite curata con Chirurgia Ossea Parodontale. Per concludere ed essere fedele alla sua domanda sul Laser la risposta è si ma senza avere niente in più rispetto alla Ablazione del Tartaro Professionale Tradizionale. E' si anche per il Curettage e Scaling, parzialmente e solo in tasche fino a 5 mm, coi limiti descritti e non solo non avendo niente in più rispetto al Curettage e Scaling Tradizionale manuale ma addirittura avendo molto in meno per la mancanza, per me indispensabile del Root Planing, come spiegato abbondantemente. Per il resto della Parodontologia con difetti ossei assolutamente no, quindi nelle Parodontiti, no! In questo senso il Laser in Parodontologia (e l'igiene orale è parte essenziale della Parodontologia)non serve a niente, perché non regala niente in più anzi toglie importantissime "azioni terapeutiche" alla terapia tradizionale manuale! Poi, come detto, con tasche fino ai 5mm di profondità, in qualsiasi modo le si curino, si ha un risultato positivo che non è merito del Laser ma solo della situazione clinica favorevole al suo uso come all'uso di qualsiasi altra terapia, quale che sia! Le invio un caro saluto sperando di esserle stato utile e di aver affrontato sufficientemente scientificamente la diatriba sul Laser si, Laser no e su come si procede clinicamente per la Diagnosi, Prognosi e pianificazione Terapeutica di una Parodontite in senso lato e per arrivare ad una Diagnosi Specifica della Stessa!!! Suo Gustavo Petti
CONTINUA A LEGGERE
Pubblicato il 14-04-2015
Sig. Tiziana, entrambe le cure sono valide, una è di tipo tradizionale e l'altra molto futuristica. A distanza non è possibile stabilire la più adatta al suo caso.
Pubblicato il 14-04-2015
Gentile Tiziana, a pelle propenderei per la seconda soluzione. Cordiali saluti
Pubblicato il 14-04-2015
La prassi normale della cura della parodontite, il cui grado fà diagnosi il collega, ablazione tartaro +curettage +sondaggio parodontale + status rx +laserterapia
Pubblicato il 14-04-2015
L'approccio terapeutico tradizionale (cioè il secondo) è l'unico ad oggi scientificamente documentato da numerosi e comprovati studi clinici. Cioè, in parole povere, è la terapia di elezione per la parodontite, inteso essenzialmente come: diagnosi (anamnesi, esame clinico endorale, sondaggio parodontale, status endorale, cartella clinica parodontale); detartrasi con ultrasuoni e curettage manuale per tutti gli elementi dentari (con curettes e scalers); rivalutazione dopo circa una settimana (esame obiettivo e sondaggio); terapia di mantenimento ed istruzioni di igiene orale (richiami periodici per ripetere sondaggio - ablazione tartaro - curettage); approccio chirurgico nei casi più gravi. L'analisi microbiologica del fluido crevicolare non serve a niente (idem per il DNA): come spiegato bene dal collega Petti, i batteri responsabili della parodontite (una volta che ne è stata diagnostica la forma, e la diagnosi in questo senso non è difficile dato che esiste una classificazione ben precisa e molto intuitiva per il Parodontologo) sono sempre gli stessi e le terapie sia meccaniche che farmacologiche non cambiano. Lo può anche fare, ma non serve a nulla. Il laser può essere un ausilio, ripeto, un ausilio, per la pulizia e "sterilizzazione" della tasca parodontale (che comunque si ricontamina), ma non può essere considerato un alternativa alla terapia di elezione manuale (in quanto non va realmente a rimuovere i tessuti dentali necrotici infetti come invece le curette con il "root planing" o levigatura radicolare né agisce su tasche profonde più di 5 mm). Quindi, lo può anche fare, ma solo ed esclusivamente come ausilio all'approccio terapeutico tradizionale, non in sostituzione.
CONTINUA A LEGGERE
Pubblicato il 14-04-2015
Gentile Sig. ra Tiziana, il laser di per se non cura una parodontite. In tutti i testi vi è scritto che il laser va usato alla fine della terapia per aumentare l'efficacia della stessa, cioè dopo aver effettuato la seduta di igiene. E' un'arma eccezionale in più che abbiamo, ma va usato correttamente. Cordiali saluti
Pubblicato il 14-04-2015
Cara Tiziana, la terapia delle recessioni parodontali passa attraverso Rx mirate, sondaggio, detartrasi e courettaggio manuale e ultrasonico ,levigatura delle radici con getto di glicina ,training igienico e rivalutazioni successive. Solo in un secondo tempo,a seconda della gravitá del caso si può ricorrere a interventi di chirurgia parodonale rigenerativa ed eventuale bloccaggio degli elementi dentali. Fantasiose ricerche batteriologiche e del Dna ,così come futuristici interventi con il laser non trovano alcun riscontro scientifico bibliografico anche se sortiscono un gran effetto nell'immaginario dei pazienti.
CONTINUA A LEGGERE




Dentista Lazio, Roma
Vedi la scheda
Dentista Veneto, Verona
Vedi la scheda
Dentista Campania, Salerno
Vedi la scheda
Dentista Abruzzo, Teramo
Vedi la scheda
Dentista Marche, Ascoli Piceno
Vedi la scheda