Sono stato sottoposto a scopo preventivo ad un intervento di Levigatura RADICOLARE
Caro Signor Michele, buongiorno. "un gel per la rimarginazione delle gengive, uno spazzolino a setole morbide e un dentifricio per denti sensibili"! Avrà capito male o il suo Dentista si è spiegato male perchè non esiste nessun Gel che faccia "rimarginare le gengive "aperte"; inoltre uno spazzolino a setole morbide è assolutamente errato. Lo spazzolino deve essere a setole dure , artificiali ed a testa medio piccola e deve essere usato con la tecnica di Bass modificata che il suo Dentista (facendo Parodontologia, le avrà certamente illustrato). Non parliamo poi del dentifricio per "denti sensibili": non serve a niente!
Detto questo, ha fatto malissimo a sospendere di sua iniziativa le sedute di Curettage e Scaling e Root planing perchè, così facendo si ha una reinfezione del primo quadrante dove è stato fatto il Curettage Etc.
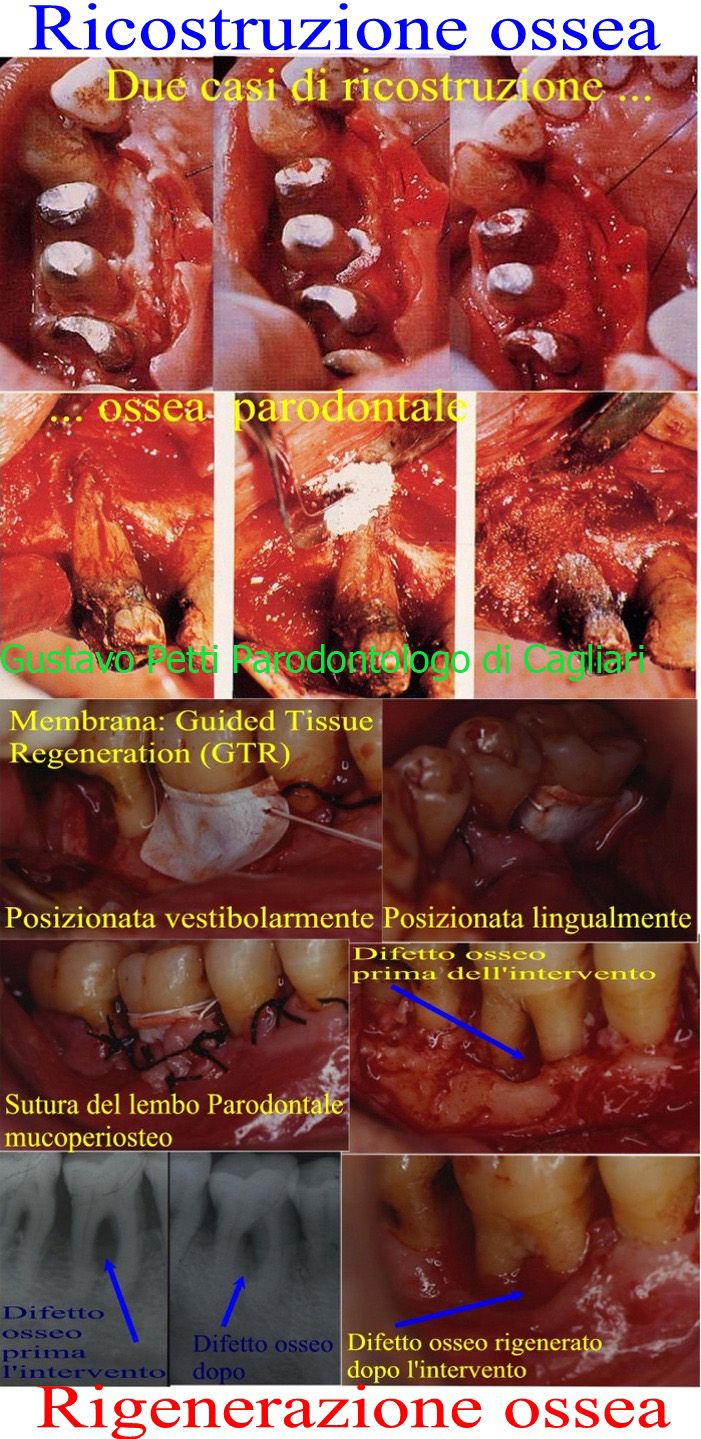
Quindi potrebbe avere, ma va confermata Diagnosticamente come spiegato, una Parodontite, in cui la desinenza -ite, indica infiammazione. Infatti, come ho già detto, la parodontite è dovuta all'interazione dei microbi gram negativi anaerobi che aprono le tasche parodontali ed interagiscono col suo sistema immunitario locale e generale, distruggendo l'attacco della gengiva al dente e l'osso sottostante con formazione di tasche parodontali gengivali ed infraossee miste a più pareti che vengono misurate con un sondino parodontale in sei punti diversi di ogni dente di tutti io denti insieme alla loro mobilità e tante altri paramatrei che si valutano con una prima visita parodontale cui segue una preparazione iniziale della bocca con curettage e scaling e root-planing per rimuovere il tessuto di granulazione dall'interno delle tasche e che falsava la reale misura della loro profondità, con una serie completa di Rx endorali, modelli di studio e infine un a seconda visita di rivalutazione parodontale in cui si riprendono le misure delle tasche, determinandone solo ora la reale entità. Dalla differenza tra le prime misure e le seconde e di altri parametri, si può infine emettere una diagnosi sul tipo di parodontite in atto, sulla sua gravità, curabilità, prognosi e terapia che in due parole consiste nel ricostruire con rigenerazioni ossee e gengivali, tutto il tessuto distrutto dalla malattia! Approfondisco per sua cultura!Non si procede per tentativi ma una terapia la si imposta solo dopo una Diagnosi ed una Diagnosi ci deve essere per forza!Ha descritto sintomi che possono essere parodontali o stomatologici di patologie orali, se quanto segue come la doppia visita parodontale intervallata dalla preparazione parodontale iniziale con Igiene Orale, Curettage e Scaling e Root planing, Serie completa di Rx endorali, modelli di studio Gnatologici e Parodontali e soprattutto doppio sondaggio parodontale prima e seconda visita di rivalutazione, allora manca qualcosa di estremamente importante per la Diagnosi! Così come mancherebbe se non fosse stata fatta una accurata anamnesi clinica sistemica. L'aspetto a buccia d'arancio che ha la gengiva sana è dovuto alla compenetrazione bilaterale dell'epitelio (dall'esterno all'interno) con il connettivo (dall'interno all'esterno). Le zone elevate corrispondono a proiezioni connettivali, le zone depresse a proiezioni epiteliali. Quando si ha una flogosi di questi tessuti, praticamente questa compenetrazione viene meno per distruzione delle fibre connettivali e l'aspetto a buccia d'arancia non si ha più: siamo di fronte alla famosa GENGIVITE ,questo è un dato clinico obiettivo importante da ricercare. La gengiva marginale diventa "lucida", rosso violacea. La Gengivite sconvolgendo le forme gengivali , apre il via allo "sconvolgimento" della architettura ossea = Parodontite. Infatti, la colonizzazione batterica causi prima la formazione di un solco con infiltrazioni di neutrofili e mononucleati nell'epitelio giunzionale e causi altresì una vasculite con perdita di collageno per infiltrazione del tessuto connettivo con formazione di un infiltrato di neutrofili, monoliti, macrofagi, linfociti e plasmacellule ( attivate dall'interazione batterico-immunitaria) Col progredire della malattia il riassorbimento osseo è sempre maggiore. È stato inoltre dimostrato sempre da Ebersole), che la progressione della distruzione tessutale progredisce con la velocità di 1/3, 1/5 di mm. All'anno fino alla cresta ossea e poi, dalla cresta ossea in giù la velocità aumenta paurosamente a circa ½ mm. l'anno. Se consideriamo che la lunghezza della radice è in media 14 mm., tranne che i canini dove può arrivare a misure molto più lunghe, considerando l'ubicazione della cresta ossea, in non molti anni la Parodontite diventa terminale, espulsiva con parulidi (ascessi parodontali), con quello "scolo di pus" noto col termine volgare di "piorrea". Dobbiamo considerare il dente un trasmettitore di forze, il parodonto una struttura in grado di ricevere e disperdere queste forze. Con l'aggravarsi del riassorbimento osseo, si ha un aumento del rapporto corona-radice e quindi un aumento dell'azione di leva applicata ai denti anche durante la masticazione fisiologica, che può non essere tollerata e portare a quella condizione denominata "trauma d'occlusione secondario". Ossia lo Stress creato dalle forze occlusali che provocano traumatismo occlusale. Se queste forze abnormi le si esercitano su una "unità dentale" integra, esse sono assorbite senza danno (traumatismo occlusale primario), se queste forze abnormi ma anche solo fisiologiche le si esercitano su una "unità dentale" con grave distruzione ossea, esse non vengono più assorbite (traumatismo occlusale secondario. Il Parodontologo deve avere una "Cultura Odontoiatrica completa con conoscenze altissime di tutte le altre specialità dell'Odontoiatria, supervisionate da questa Mentalità Parodontale" Per rispondere in modo completo alla sua domanda, cercherò di spiegarle brevemente in cosa consista la TERAPIA PARODONTALE. Essa consiste nel ricostruire ciò che la malattia parodontale ha distrutto: osso e gengiva ed ottenere una rigenerazione di questi tessuti, ossia la neoformazione di nuovo osso, nuovo, nuovo ligamento parodontale, nuova gengiva che si attacchi a nuovo cemento radicolare con un attacco epiteliale corto e non lungo...nel primo caso si ha una rigenerazione....quello che gli Statunitensi chiamano New Attachment = con Le metodiche rivoluzionarie GBR (Guided Bone Regeneration = Rigenerazione ossea guidata) GTR (Guided Tissue Regeneration = Rigenerazione tissutale guidata), che impedendo la proliferazione cellulare di elementi indesiderati e stimolando quelli desiderati, portano ad una rigenerazione parodontale profonda nel secondo caso si ha una ricostruzione, sempre biologicamente valida, ma molto più "fragile" e soggetta a recidive. Questa terapia la si fa con membrane, PRP, PRF (Piastrine ottenute dal sangue centrifugato, prelevato dal paziente stesso, in passato prima dell'avvento dell'HIV si usava la colla di fibrina umana omologa = Nel PRP le piastrine sono integre e vengono iniettate nel sito chirurgico, senza l'avvenuta degranulazione, in quanto non attivate col Cloruro di Calcio e solo lì, per la superficie ruvida del sito, che si rompono e rilasciano i Grow factors = fattori di crescita, nel PRF è avvenuta la degranulazione, per rottura delle piastrine durante la centrifugazione tale che il risultato ottenuto è il coagulo di fibrina, che viene innestato a modi membrana), amelogenine, Acido Ialuronico, solfato di calcio, fosfati di calcio etc, osso autogeno, osso omologo, meno bene eterologo ed artificiale, usati a seconda della situazione, della profondità ed ubicazione dei difetti ossei e delle tasche parodontali. Legga per favore il mio Articolo o Pubblicazione su questo stesso portale facendo così: clicchi sul mio nome in questa risposta ed entri nella mia pagina di INFORMAZIONI GENERALI, qui clicchi su PUBBLICAZIONI e si aprirà la finestra con da sin a dx ARTICOLI, CASI CLINICI e VIDEO e cerchi i seguenti titoli sotto Articoli: VISITA PARODONTALE da questa lettura sulla visita Parodontale capirà se chi ha fatto gli interventi è un Parodontologo o un Dentista che si occupa di Parodontologia (cosa molto diversa),quindi è importante che lei la legga. La parodontite viene codificata dall'American Academy of Periodontology che descrive descrive 4 stadi in relazione alla "Salute Parodontale" e tre categorie in relazione all'andamento e progressione della Parodontite: Per gli Stadi si va dallo Stadio 1 (il meno grave) allo Stadio 4 (il più grave). Per l'andamento e la progressione si va dal Grado A (col minor pericolo di progressione) al Grado C (col maggior pericolo di progressione). I pazienti con parodontite presentano non solo un aumento dell'infiammazione Parodontale ma anche un aumento dell'infiammazione riscontrabile a livello ematico Proteina C reattiva
IN CONCLUSIONE: la parodontite può avere effetti sistemici diretti (tramite la disseminazione dei batteri patogeni) o indiretti tramite il suo contributo all'infiammazione sistemica Proteica C reattiva ad alta sensitività (hsC-rp).
E' quindi essenziale curare la Parodontite!
Cari Saluti




Dentista Lazio, Roma
Vedi la scheda
Dentista Lazio, Roma
Vedi la scheda
Dentista Campania, Avellino
Vedi la scheda
Dentista Lazio, Roma
Vedi la scheda
Dentista Campania, Napoli
Vedi la scheda