Gengivite, è l’infiammazione della Gengiva Marginale Libera
Gengiv-ite ( la desinenza –ite, derivante da Latino, significa infiammazione (il termine Medico-Scientifico è Flògosi), è l’infiammazione della gengiva Libera.
Se non curata evolve di solito in Parodontite dal Greco
La Gengiva Marginale Libera è costituita dai margini convessi della gengiva (quelli che circondano i denti), dal solco gengivale (che è quella parte di gengiva che si addossa al dente e nel cui fondo, in genere 1-2 mm., la gengiva si “attacca” al dente), dalle papille interdentali.
Come si cura?
Con L’Igiene Orale, la Ablazione del Tartaro
e il Curettage e scaling
Se osservate la Figura seguente vi sarà tutto molto chiaro!
(cliccare sull' immagine per ingrandirla)
Tutto in natura è “forma” ed “armonia” e l’armonia delle forme rende possibile la “funzione”.
In particolare, esempio di massima fusione fra forma ed armonia, è l’apparato stomatognatico (qull’insieme di strutture che costituiscono l’organo “bocca”.
Le funzioni dell'“Organo Bocca”avvengono proprio perché i denti, la gengiva, l’osso di sostegno, le articolazioni hanno “quella” forma e solo “quella” (Petti 1986).
Ritengo utile, quindi, soffermarci un po’ sulla morfologia ossea e gengivale come concetto ideale di normalità e di salute parodontale.
L’architettura gengivale ideale consiste in margini convessi che abbiano lo spessore in senso vestibolo linguale di almeno un millimetro. In questo modo tra dente e gengiva viene a formarsi una leggera invaginazione o solco, ma la gengiva rimane in stretto contatto con la superficie dello smalto. Le papille hanno forma conico piramidale, riempiono gli spazi interdentali fino ai punti di contatto interprossimali dei denti. Esse presentano (ma non sempre) docce naturali per il passaggio del cibo durante la masticazione. In corrispondenza di queste docce, sulla superficie esterna dei setti ossei si trovano dei solchi incavati, detti canali di scarico, che assolvono la funzione dello scorrimento del cibo.
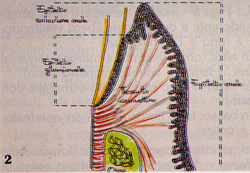
I margini convessi, il solco gengivale e le papille interdentali costituiscono la gengiva libera. Tra essa e la linea di giunzione mucogengivale, è la gengiva aderente. La linea di giunzione mucogengivale è ben riconoscibile (mettendo ad esempio in trazione il labbro inferiore
e separa la gengiva aderente (ad essa coronale) dalla mucosa alveolare ( ad essa apicale). Le patologie che si trovano al di sopra di questa linea si trattano con la chirurgia Gengivale (per esempio gengivectomia), quelle che sono al di sotto di essa o su di essa, si trattano con la chirurgia Mucogengivale (per esempio Innesti liberi di gengiva e tutti gli interventi per aumentare il fornice).
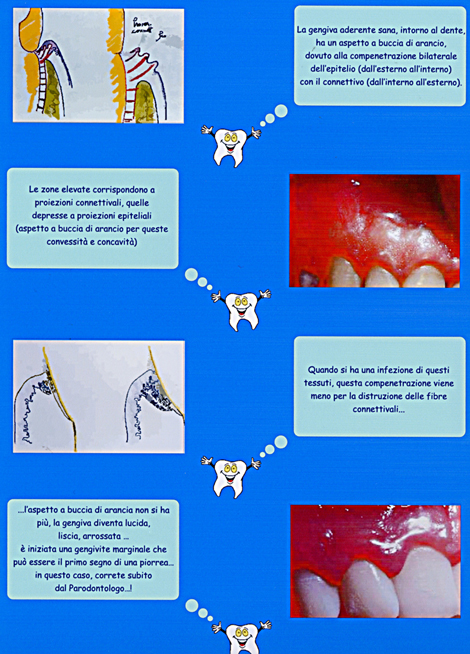
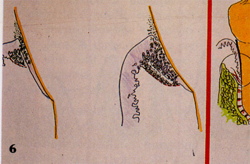
La gengiva aderente ha consistenza compatta, color rosa corallo ed ha una superficie punteggiata “a buccia di arancio”.

L’aspetto a buccia d’arancio che ha la gengiva sana è dovuto alla compenetrazione bilaterale dell’epitelio (dall’esterno all’interno) con il connettivo (dall’interno all’esterno). Le zone elevate corrispondono a proiezioni connettivali, le zone depresse a proiezioni epiteliali.
Quando si ha una flogosi di questi tessuti, praticamente questa compenetrazione viene meno per distruzione delle fibre connettivali e l’aspetto a buccia d’arancia non si ha più: siamo di fronte alla famosa GENGIVITE … questo è un dato clinico obiettivo importante da ricercare. La gengiva marginale diventa “lucida”, rosso violacea.

Quando nella Gengivite è coinvolto il solco gengivale è bene precisare che dobbiamo tenere presente la posizione del margine e dell’attacco epiteliale.
Nell' immagine seguente

da sin. a dx. abbiamo a carico della gengiva: ipertrofia con falsa tasca, eruzione passiva ritardata, normale, recessione.
L' immagine seguente

mostra un disegno schematico di un dente a Dx. con il suo parodonto (gengiva,legamento parodontale, cemento radicolare ed osso alveolare) e a Sin. due sezioni da sin. a dx la prima l’orientamento dei fasci transeptali, a dx quello dei fasci della gengiva libera ed aderente con “sopra”, l’attacco dell’epitelio al dente che costituisce una “porta chiusa” per i microbi (vedere l’articolo sulla “Piorrea … questa sconosciuta” nei miei articoli.
L'immagine seguente

mostra tre aspetti della gengiva da valutare nella Gengivite: dall’alto in basso: Tono compatto e margini convessi quasi a lama di coltello (aspetto sano), Tono edematoso e margini con fissure (aspetto malato), Tono Fibro – edematoso con festoni e collari (aspetto malato). In stretto rapporto tra loro sono la forma della gengiva , l’architettura ossea e la forma del dente e della giunzione amelo cementizia.
Nei denti frontali con giunzione amelo-cementizia molto accentuata, convessa verso la radice, anche l’architettura ossea è molto accentuata e ne segue la forma e la gengiva, sopra, segue la forma di entrambi con papille molto accentuate, a piramide. Nei denti posteriori dove la giunzione amelo cementizia è molto dolce, quasi piatta, anche l’osso è dolce e piatto e la gengiva ha la stessa forma poco festonata con papille quasi piatte. Questo porta a tre considerazioni:
- L’importanza di non sconvolgere le forme del dente con otturazioni o protesi irrazionali e “sbagliate” come forma.
- La Gengivite sconvolgendo queste forme gengivali , apre il via allo “sconvolgimento” della architettura ossea.
- Tutto questo porta al trattenimento della placca batterica, con la sua aggressività batteriologica (Listgarten 1976), con le sue affascinanti possibilità microbiologiche (Kornman et Loesche 1982) ed immunologiche (Waerhaug 1979)
Esula da questo articolo di “nozioni pratiche e semplici” di soffermarci più allungo su queste meravigliose “dissertazioni”. Ad ogni modo, se la Gengivite non viene curata, la seguente immagine
illustra come la colonizzazione batterica causi prima la formazione di un solco con infiltrazioni di neutrofili e mononucleati nell’epitelio giunzionale e causi altresì una vasculite con perdita di collageno per infiltrazione del tessuto connettivo con formazione di un infiltrato di neutrofili, monoliti, macrofagi, linfociti e plasmacellule ( attivate dall’interzaione batterico-immunitaria).(vedere cerchietto dell’ultima figura a dx. ( e qui siamo ancora nella fase della Gengivite).
La Figura sottostante

dà un’immagine dell’interessamento dei tessuti molli con formazione di tasche parodontali (in alto a sin.) formazione di depositi di tartaro ed iniziale coinvolgimento osseo (in alto a Dx.), formazione di difetti ossei gravi che richiedono presidi terapeutici speciali (disegno in basso = Parodontite).
Col progredire della malattia il riassorbimento osseo è sempre maggiore. È stato dimostrato (Emersole 1986) che c’è una risposta anticorpale umorale, sistemica e/o locale verso microrganismi specifici nelle differenti forme di malattia parodontale. Così contro l’Actinomycetemcomitans nella parodontite giovanile, contro il B.gingivalis nella parodontite rapidamente progressiva dell’adulto e così via, c’è relazione tra anticorpi sistemici, livello anticorpale nei tessuti. Infezione e anticorpi mel fluido clavicolare.
È stato inoltre dimostrato sempre da Ebersole), che la progressione della distruzione tissutale progredisce con la velocità di 1/3, 1/5 di mm. All’anno fino alla cresta ossea e poi, dalla cresta ossea in giù la velocità aumenta paurosamente a circa ½ mm. l’anno. Se consideriamo che la lunghezza della radice è in media 14 mm., tranne che i canini dove può arrivare a misure molto più lunghe, considerando l’ubicazione della cresta ossea, in non molti anni la Parodontite diventa terminale,espulsiva con parulidi (ascessi parodontali), con quello “scolo di pus” noto col termine volgare di “piorrea”. Dobbiamo considerare il dente un trasmettitore di forze, il parodonto una struttura in grado di ricevere e disperdere queste forze. Con l’aggravarsi del riassorbimento osseo, si ha un aumento del rapporto corona-radice e quindi un aumento dell’azione di leva applicata ai denti anche durante la masticazione fisiologica, che può non essere tollerata e portare a quella condizione denominata “trauma d’occlusione secondario”. Ossia lo Stress creato dalle forze occlusali che provocano traumatismo occlusale. Se queste forze abnormi le si esercitano su una “unità dentale” integra, esse sono assorbite senza danno (traumatismo occlusale primario), se queste forze abnormi ma anche solo fisiologiche le si esercitano su una “unità dentale” con grave distruzione ossea, esse non vengono più assorbite (traumatismo occlusale secondario).
L'immagine seguente
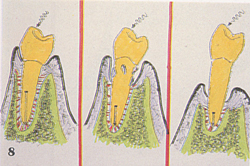
illustra come mano a mano che il fulcro (freccia dritta) si sposta in una posizione più apicale per la distruzione dei tessuti parodontali, ci sia una maggiore tendenza al trauma d’occlusione secondario, quando si applichi una forza ad un dente, con aumento della mobilità del dente (1°,2°,3°), fino all’espulsione! Da tutto ciò si evince l’importanza di saper diagnosticare e curare la Gengivite marginale che è il primo segno di questa che può diventare una terribile e distruttiva malattia!
L'immagine seguente
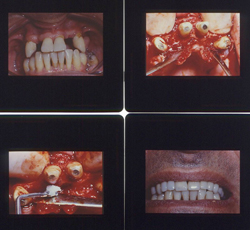
mostra proprio le fasi salienti della terapia ricostruttiva/rigenerativa ossea in un caso molto grave di Parodontite con tasche di 10/14 mm.
Come si cura la Gengivite?
Molto semplicemente:
Con L’Igiene Orale, la Ablazione del Tartaro e il Curettage e scaling




Dentista Emilia Romagna, Modena
Vedi la scheda
Dentista Veneto, Padova
Vedi la scheda
Dentista Basilicata, Potenza
Vedi la scheda
Dentista Valle d'Aosta, Aosta
Vedi la scheda
Dentista Veneto, Padova
Vedi la scheda